La enfermedad inflamatoria intestinal o la inflamación intestinal es una enfermedad que describe los trastornos que suponen una hinchazón crónica del tubo digestivo. Provoca que algunas partes del intestino se enrojezcan y se inflamen.
El hecho de que sea una enfermedad crónica, implica que dura mucho tiempo y que va y viene constantemente. Se da indistintamente en los dos sexos con la misma frecuencia y puede aparecer a cualquier edad, aunque es más habitual antes de los 30 años.
Patologías de la inflamación intestinal
La enfermedad inflamatoria intestinal se desencadena por un mal funcionamiento del sistema inmunitario, produciendo una inflamación descontrolada en un tejido sano. Cursa con períodos de fases activas o brotes y fases inactivas o de remisión.
En esta enfermedad se engloban principalmente dos patologías: la colitis ulcerosa y la enfermedad de Crohn. Aunque son muy similares entre sí, presentan algunas diferencias:
- En la colitis ulcerosa, se provoca una hinchazón duradera y con úlceras o llagas en el revestimiento más profundo del intestino grueso (concretamente en el colon) y del recto.
- La enfermedad de Crohn se caracteriza por la hinchazón del revestimiento del tubo digestivo, que suele extenderse hacia adentro a los tejidos afectados.
Síntomas de la inflamación intestinal
Los síntomas de esta enfermedad varían según la gravedad de la inflamación y la región donde aparece. Entre ellos, los más habituales son:
- Diarrea
- Fiebre y fatiga
- Dolor abdominal
- Sangre en las heces
- Pérdida de peso (no intencionado)
- Disminución del apetito
Causas
Hasta el momento, no se conocen las causas de la hinchazón intestinal, pero sí se sabe que no existe una causa única, si no que intervienen una serie de factores que hacen que un individuo concreto tenga más posibilidades de padecer este tipo de patologías que otro.
Entre dichos factores, se ha comprobado que influyen: la calidad de la alimentación, la genética, la composición de microbiota intestinal y la inmunidad.
Tratamiento
El tratamiento de esta enfermedad es complejo puesto que se trata de una enfermedad crónica, como hemos comentado anteriormente.
Por lo tanto, el objetivo principal es reducir la hinchazón que provoca los diversos signos y síntomas en el paciente, y, en la medida de lo posible, reducir los riesgos de tener complicaciones y retrasar el desarrollo de dicha enfermedad. Para ello, se utilizan generalmente diferentes tipos de medicamentos o la cirugía.
Tratamiento con medicamentos
Los medicamentos que se suelen utilizar son los siguientes:
- Medicamentos antiinflamatorios, como primera medida, para reducir la hinchazón. Principalmente aminosalicilatos y corticosteroides, aunque estos últimos no deben utilizarse como tratamiento de mantenimiento.
- Inmunomoduladores. A base de fármacos inmunosupresores en combinación con agentes biológicos, que actúan sobre el funcionamiento del sistema inmunitario.
- Antibióticos. En ocasiones son de utilidad, especialmente en la enfermedad de Crohn.
- Probióticos. Para equilibrar la composición de la microbiota intestinal.
- Otros medicamentos que ayuden a aliviar los síntomas y los signos de la enfermedad como medicamentos antidiarreicos, analgésicos, suplementos de hierro, debido a los sangrados en las heces, y suplementos de calcio y vitamina D, por el uso continuado de corticosteroides.
Cambio de estilo de vida
Por otra parte, es muy posible que, si padeces esta enfermedad, el médico te recomiende un cambio en tu estilo de vida y una adaptación de tu dieta, para, además de controlar los síntomas, tratar de alargar los periodos entre exacerbaciones.
En primer lugar, el paciente debe hacer comidas de poca cantidad y espaciadas durante el día (5-6 comidas al día) así como masticar muchos los alimentos, comiéndolos poco a poco, y mezclándolos con abundante saliva para facilitar la digestión.
¿Qué debo comer?
En cuanto a los alimentos más aconsejados, éstos dependerán de la fase de la enfermedad, aunque en líneas generales, debería seguir las siguientes recomendaciones:
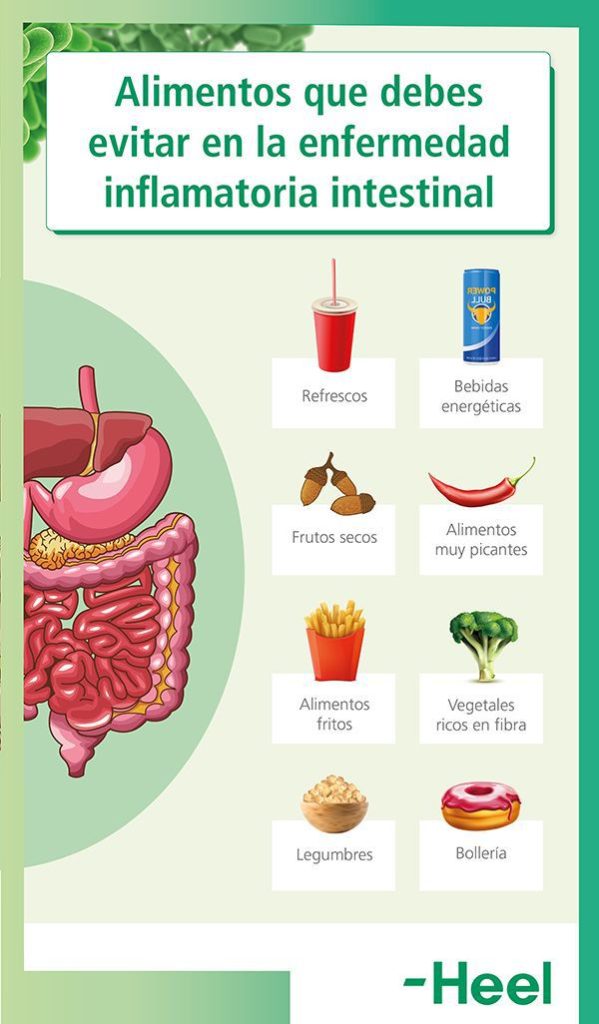
- Aumentar el consumo de alimentos con bajo contenido de grasa, como el jamón york o jamón de pavo y la carne magra como el conejo, pollo o pavo (sin piel), en detrimento de alimentos ricos en grasas como la mantequilla, las salsas y los alimentos fritos, que ejercen un efecto proinflamatorio sobre el organismo. En este sentido, también se deben evitar el consumo de productos de pastelería, platos preparados o precocinados.
- Moderar el consumo de aceite de oliva; en ciertos periodos de la enfermedad, se aconseja tomar 2-3 cucharadas soperas al día de aceite de oliva, pero en los momentos de un mayor brote, limitar su consumo, para no aumentar el número de deposiciones.
- Aumentar el consumo de alimentos proteicos como el pescado (blanco), carnes magras, yogures y huevos
- Aumentar el consumo de alimentos de fácil digestión como el pescado blanco (bacalao, merluza o rape), las cremas de ciertas verduras, como la zanahoria, la patata o el calabacín, y el arroz blanco cocido.
- Reducir el consumo de productos lácteos. Los más recomendables son las leches vegetales a base de avena o de soja, los yogures desnatados, la cuajada, los quesitos bajos en grasa o el queso tierno bajo en grasa.
- Moderar el consumo de alimentos ricos en fibra, tales como las frutas, los vegetales y los cereales integrales.
- Evitar el consumo de alimentos que sean irritantes para la mucosa intestinal como los alimentos picantes, la cafeína o el alcohol.
- Beber abundante líquido, especialmente agua. Aunque se puede incluir el agua resultante de hervir arroz, los caldos vegetales, infusiones astringentes, etc.
- Intentar cocinar los alimentos al vapor, hervidos, en papillote, en el microondas o al horno a temperatura media (180 ºC).
- Extremar las medidas de higiene en la manipulación de los alimentos. Y es que la persona que padece esta enfermedad tiene un sistema defensivo debilitado. Por ello se deben evitar las posibles intoxicaciones que se deriven de una incorrecta manipulación de los mismos.
Bibliografía
Alimentación y enfermedad inflamatoria intestinal. Tratamiento y control nutricional de la EII en pediatría. A. Solar Boga1, A. Bautista Casasnovas2, C. Bousoño García31Servicio de Pediatría. Unidad de Gastroenterología Pediátrica. Complejo Hospitalario Universitario. A Coruña. 2Servicio de Cirugía Pediátrica. Complejo Hospitalario Universitario. Santiago de Compostela (A Coruña). 3Sección de Gastroenterología, Hepatología y Nutrición. Área de Gestión de Pediatría. Hospital Universitario Central de Asturias
Impacto de la nutrición en la evolución de la enfermedad inflamatoria intestinal M.ª D. Ballesteros Pomar, A. Vidal Casariego, A. Calleja Fernández, J. J. López Gómez, A. Urioste Fondo y I. Cano Rodríguez Sección de Endocrinología y Nutrición. Complejo Asistencial de León. España









Muy útil su información yo tengo inflación intestinal. Seguiré su consejo en la alimentación gracias
Hola Sonia,
¡Muchas gracias por su comentario!
Me ha resultado muy,muy útil. Tengo hernia de hiato y reflujo gastroesofsgico
Hola Ana,
Gracias por su comentario.
Muy buena la información sobre
el aparato digestivo
¡Muchas gracias Lolita!